新生儿CRP的正常值范围通常被认为是 < 10 mg/L,但需要强调的是,这个值会根据新生儿的胎龄(早产儿或足月儿)、日龄以及检测方法的不同而有差异。
(图片来源网络,侵删)
详细解读
正常值范围
- 通用标准: 在大多数临床实验室,CRP < 10 mg/L 被认为是正常的。
- 动态变化: CRP是一个“急性期反应蛋白”,它在感染或炎症发生后的6-12小时才开始上升,24-48小时达到高峰,解读CRP值时,必须结合新生儿的日龄和临床症状。
不同情况下的参考值
| 情况 | 正常值范围 | 说明 |
|---|---|---|
| 健康足月儿 | < 10 mg/L | 出生时CRP水平通常很低,因为新生儿期免疫系统尚未完全成熟。 |
| 健康早产儿 | < 5 - 10 mg/L | 部分研究认为早产儿的正常上限可能更低,因为他们的基础炎症状态可能更复杂。 |
| 出生后早期 | < 10 mg/L | 出生后24小时内,CRP可能因应激(如窒息、产伤)而轻微升高,但仍应低于10 mg/L,如果持续升高,需警惕感染。 |
| 感染或炎症时 | > 10 mg/L | 通常认为CRP > 10 mg/L 提示存在感染或炎症,数值越高,炎症反应越严重。 |
临床意义:为什么医生要查新生儿的CRP?
CRP是新生儿败血症、肺炎、脑膜炎等严重细菌感染诊断和监测的重要指标之一。
-
辅助诊断:
- 细菌感染: 当新生儿出现发烧、吃奶差、反应差、呼吸急促、黄疸等疑似感染症状时,CRP升高是支持细菌感染诊断的重要证据。
- 鉴别诊断: CRP可以帮助医生区分细菌感染和病毒感染,病毒感染通常不会引起CRP的显著升高。
-
监测治疗效果:
- 在使用抗生素治疗后,医生会定期复查CRP。
- 有效的治疗: 如果CRP水平呈下降趋势,说明治疗有效,感染正在被控制。
- 无效的治疗: 如果CRP水平持续不降或反而升高,可能提示抗生素覆盖的病原体不对(需要更换抗生素),或者存在并发症(如脓肿、坏死性小肠结肠炎等)。
CRP的局限性
CRP虽然重要,但它不是一个完美的指标,使用时需注意以下几点:
(图片来源网络,侵删)
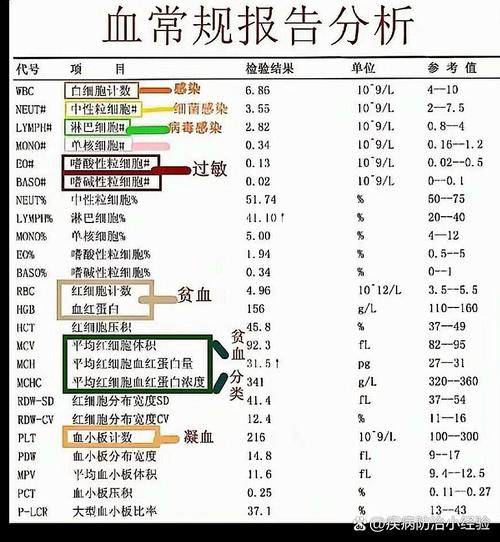
- 反应滞后性: 如前所述,感染后6-12小时CRP才开始上升,对于极早期(如出生后24小时内)的疑似感染,单次CRP正常不能完全排除感染,需要结合其他检查(如血常规、降钙素原PCT)和临床综合判断,并可能需要重复检测。
- 非特异性: CRP升高不仅仅由细菌感染引起,其他情况,如:
- 非感染性炎症: 如外科手术、创伤、窒息、新生儿呼吸窘迫综合征、坏死性小肠结肠炎等。
- 母亲因素: 如果母亲在分娩时有绒毛膜羊膜炎(宫内感染),即使新生儿本身没有感染,其CRP也可能在出生时或出生后早期升高。
- 需要联合检测: 在临床实践中,医生通常不会只看CRP这一个指标,为了提高诊断的准确性,常常会联合检测:
- 血常规:特别是白细胞计数、中性粒细胞比例和C反应蛋白。
- 降钙素原:PCT是另一个比CRP更早出现、特异性更高的感染指标,尤其对细菌感染的诊断价值很高。
- 血培养:是诊断败血症的“金标准”,但结果需要等待24-72小时。
- 新生儿CRP正常值通常 < 10 mg/L。
- 解读CRP必须结合新生儿的日龄、胎龄和临床表现。
- CRP > 10 mg/L 通常提示存在感染或炎症,是指导治疗和监测疗效的重要工具。
- CRP有滞后性和非特异性,不能作为唯一的诊断依据,需要与其他检查(如PCT、血培养)和临床评估相结合。
重要提示: 本文仅为医学科普,不能替代专业医疗建议,如果您的宝宝有相关症状或检查结果异常,请务必咨询儿科医生,由医生进行专业的诊断和治疗。
(图片来源网络,侵删)
标签: 新生儿CRP正常值范围 早产儿足月儿CRP差异 不同日龄新生儿CRP标准
版权声明:除非特别标注,否则均为本站原创文章,转载时请以链接形式注明文章出处。