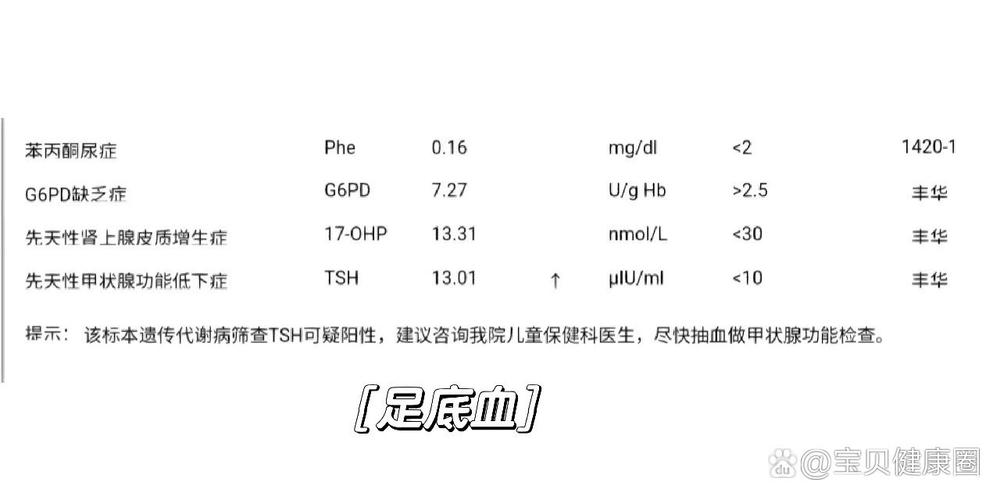
新生儿TSH筛查是先天性甲状腺功能减退症(简称“先天性甲减”)的筛查项目,如果TSH值偏高,最首要的考虑就是先天性甲减,但这并非唯一原因。
TSH是大脑(垂体)分泌的“总司令”,它命令甲状腺分泌甲状腺激素(T3、T4),当大脑检测到血液中甲状腺激素不足时,就会命令TSH“加班加点”地工作,导致TSH升高。TSH升高通常意味着甲状腺功能不足。
下面我们将新生儿TSH偏高的原因分为两大类:首要考虑的疾病原因和其他非疾病因素。
首要考虑的疾病原因:先天性甲状腺功能减退症(Congenital Hypothyroidism, CH)
这是新生儿TSH偏高最常见、也最需要警惕的原因,先天性甲减如果不能在早期发现和治疗,会严重影响婴儿的神经系统发育,导致智力低下和身材矮小,幸运的是,通过新生儿足跟血筛查可以早期发现。
先天性甲减又可分为以下几种情况:

甲状腺发育异常(最常见,约占85%)
这是指甲状腺在胎儿发育过程中出了问题。
- 甲状腺缺如:胎儿完全没有发育出甲状腺。
- 甲状腺发育不全:甲状腺只有一部分,体积过小。
- 异位甲状腺:甲状腺没有正常地位于颈部前方,而是长在了舌根、胸腔等异常位置。
甲状腺激素合成障碍(约占10-15%)
甲状腺结构正常,但内部的“工厂”生产线出了故障,导致无法正常生产甲状腺激素,这通常是由于合成甲状腺激素所需的某些酶基因发生突变引起的。
中枢性/下丘脑-垂体性甲减(较少见)
这种情况比较特殊,问题不出在甲状腺,而在于“总司令”本身——大脑的垂体或下丘脑,它们无法分泌足够的TSH,或者分泌的TSH结构异常,无法有效命令甲状腺工作,TSH水平可能正常或偏低,但T3、T4也低,在新生儿筛查中,如果TSH只是轻度升高,而T4也明显降低,需要警惕这种情况。
暂时性甲状腺功能减退症
这种情况下的甲减是暂时的,通常在几周到几个月内会自行恢复,常见原因包括:
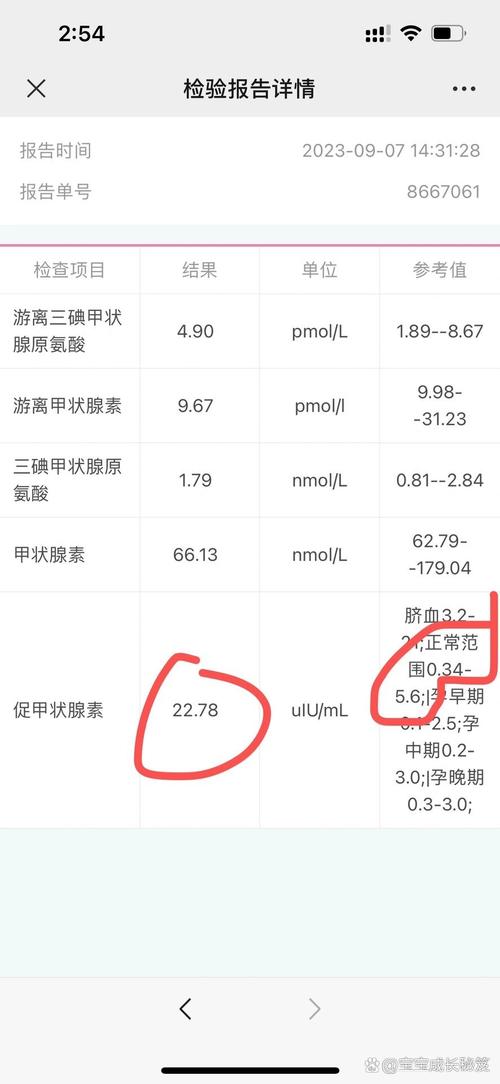
- 母体因素:母亲在孕期患有自身免疫性甲状腺疾病(如桥本氏病),产生了可以穿过胎盘的“促甲状腺激素受体抗体”(TRAb),这些抗体进入胎儿体内,可以短暂地抑制或刺激胎儿的甲状腺功能,导致新生儿出生后出现甲减症状,这种情况通常随着抗体被代谢掉而自愈。
- 碘缺乏或碘过量:母亲孕期碘摄入不足或过多,都可能影响胎儿甲状腺激素的合成。
其他非疾病或生理性因素
除了上述疾病原因,一些其他情况也可能导致TSH一过性或轻度的升高。
早产儿和低出生体重儿
早产儿的下丘脑-垂体-甲状腺轴(人体的内分泌中枢)发育尚不成熟,可能导致TSH分泌模式不稳定,出现一过性升高,通常随着宝宝生长发育成熟,会逐渐恢复正常。
采血时间过早
新生儿出生后,自身的下丘脑-垂体-甲状腺轴需要一段时间才能完全启动并建立稳定的反馈调节,如果采血时间在出生后24-48小时之内,特别是过早(如<24小时),TSH水平可能生理性偏高,国际标准通常建议在出生后48-72小时采血筛查,以避免假阳性。
疾病状态
新生儿在患有某些严重疾病时(如败血症、呼吸窘迫、心脏手术等),身体处于应激状态,可能会暂时影响甲状腺功能,导致TSH升高,这被称为“非甲状腺疾病综合征”(NTIS)。
药物影响
母亲在孕期服用了某些药物,如抗甲状腺药物(甲巯咪唑、丙硫氧嘧啶)、碘剂或含碘的造影剂,这些药物可能通过胎盘影响胎儿。
发现新生儿TSH偏高后,应该怎么办?
- 立即就医,不要惊慌:TSH偏高只是一个筛查指标,不等于确诊,很多情况是暂时的或可解释的。
- 听从医嘱,进行复查:医生会要求宝宝尽快(通常在1-3天内)返回医院,重新抽取静脉血进行确诊性检查,这次检查不仅会查TSH,还会查游离T4(FT4)、总T4(TT4),有时还会查甲状腺球蛋白(Tg)和抗体(如TPOAb、TRAb)。
- 明确诊断,开始治疗:
- 如果确诊为先天性甲减,治疗刻不容缓,医生会立即给宝宝服用左甲状腺素钠片(优甲乐等),这个药物和人体自身分泌的甲状腺激素结构完全一样,非常安全。
- 治疗的关键是“早”和“足量”,早期治疗可以避免智力损伤,剂量需要根据宝宝的体重和复查结果由医生精确调整。
- 需要终身服药吗?对于永久性甲减,是的,但对于暂时性甲减,可能在数月或数年后,在医生评估下可以尝试停药观察。
- 定期复查,调整药量:在治疗初期,需要每2-4周复查一次甲状腺功能,确保TSH和T4水平维持在正常范围,之后随着宝宝长大,复查间隔会逐渐延长为每3-6个月一次,直到成年。
新生儿TSH偏高的原因多种多样,先天性甲状腺功能减退症是最需要警惕和排除的严重疾病,通过完善的新生儿筛查体系,绝大多数患儿都能在出生后早期被发现并及时治疗,从而拥有正常的智力和体格发育。
家长在接到筛查结果异常的通知后,务必保持冷静,积极配合医生进行复查和诊断,切不可自行判断或延误治疗,早期干预是保障孩子健康未来的关键。
标签: 新生儿甲状腺功能异常 worry 新生儿TSH偏高怎么办