核心要点速览
前,请先记住这几点:
- 为什么会下降? 孕期血容量增加,但增加的血浆量(液体部分)比红细胞数量(固体部分)增加得更多,导致血液被“稀释”,这是生理性贫血。
- 标准是什么? 孕妇的血红蛋白标准比非孕妇更严格,世界卫生组织标准是:孕中期 < 110 g/L,孕晚期 < 110 g/L 即可诊断为贫血,国内标准通常是 < 110 g/L。
- 最主要的原因是什么? 缺铁性贫血,占孕期贫血的90%以上,因为胎儿发育需要大量铁,孕妇自身血容量增加也需要铁,而日常饮食往往难以满足。
- 有什么危害? 对孕妇:增加妊娠期高血压、产后出血、产后抑郁风险;对胎儿:可能导致胎儿宫内发育迟缓、早产、新生儿低体重,甚至影响出生后智力发育。
- 怎么办? 预防重于治疗,从备孕开始就注意补铁,多吃富含铁的食物,遵医嘱补充铁剂,一旦确诊贫血,需在医生指导下积极治疗。
第一部分:孕期血红蛋白和红细胞的变化
正常生理变化:血液“稀释”现象
怀孕后,为了给胎儿提供充足的氧气和营养,孕妇的身体会发生一系列变化,其中就包括血液系统的变化。
- 血容量增加: 从怀孕第6周开始,孕妇的血容量(血浆和红细胞的总和)就开始增加,到孕32-34周达到顶峰,比孕前增加约40%-50%。
- 增加不均衡: 血容量的增加主要是由血浆量增加引起的(约增加50%),而红细胞数量的增加相对较少(约增加20%-30%)。
- 结果:血红蛋白浓度下降
- 可以想象一个水杯,原来装了100杯水(红细胞)和100杯果汁(血浆),浓度是1:1。
- 现在果汁增加到了150杯,而水只增加到120杯,那么混合液的浓度(即血红蛋白浓度)自然就下降了。
- 这种因血浆增加多于红细胞增加而导致的血红蛋白浓度下降,被称为“生理性贫血”或“稀释性贫血”,这是孕期正常的生理现象。
红细胞的变化
- 数量: 红细胞总数会增加,但增幅远小于血浆,所以单位体积血液中的红细胞数量(红细胞计数)会略有下降。
- 形态和功能: 为了更高效地输送氧气,红细胞内的血红蛋白会略有增加,同时红细胞体积可能会轻度增大。
- 寿命: 孕期红细胞的平均寿命可能会轻微缩短,这也加剧了贫血的风险。
第二部分:孕期贫血的判断与原因
如何判断是否贫血?
诊断贫血主要看血红蛋白和红细胞比容(或称红细胞压积,Hct)的浓度。
| 指标 | 非孕妇标准 | 孕妇标准(WHO) | 诊断标准(孕期) |
|---|---|---|---|
| 血红蛋白 | > 120 g/L | > 110 g/L | < 110 g/L (孕中晚期) |
| 红细胞比容 | > 0.37 (37%) | > 0.33 (33%) | < 0.33 (33%) |
注意:
- 孕早期: 血红蛋白标准与非孕妇相同(>120 g/L),因为此时血容量变化尚不明显。
- 孕中晚期: 采用更严格的标准(>110 g/L),因为生理性稀释已发生。
- 贫血程度分级:
- 轻度贫血: Hb 109-100 g/L
- 中度贫血: Hb 99-70 g/L
- 重度贫血: Hb < 70 g/L
孕期贫血的主要原因
虽然生理性稀释是基础,但导致贫血加重的病理原因也很常见,其中最主要的是:
-
缺铁性贫血(占90%以上)
- 需求量大: 胎儿生长发育、胎盘形成、孕妇自身血容量增加都需要大量的铁,整个孕期大约需要1000毫克的铁,其中500毫克供应给胎儿和胎盘,500毫克满足孕妇自身血量增加的需求。
- 摄入不足: 普通饮食难以提供如此大量的铁,素食者、偏食或饮食不均衡的孕妇风险更高。
- 丢失增加: 孕吐、胃部不适可能影响铁的吸收和摄入,分娩和产后出血会造成铁的额外丢失。
-
叶酸或维生素B12缺乏性贫血(巨幼细胞性贫血)
- 叶酸: 对胎儿神经管发育至关重要,孕早期需求量大,若缺乏可导致巨幼细胞性贫血,并增加胎儿神经管畸形风险。
- 维生素B12: 主要来源于动物性食物,素食者或吸收不良者可能缺乏。
-
其他原因
- 急性或慢性失血(如消化道出血、痔疮等)。
- 某些遗传性血液病(如地中海贫血、镰状细胞贫血),这在某些地区比较常见。
第三部分:孕期贫血的危害
贫血对孕妇和胎儿都有潜在的风险,不容忽视。
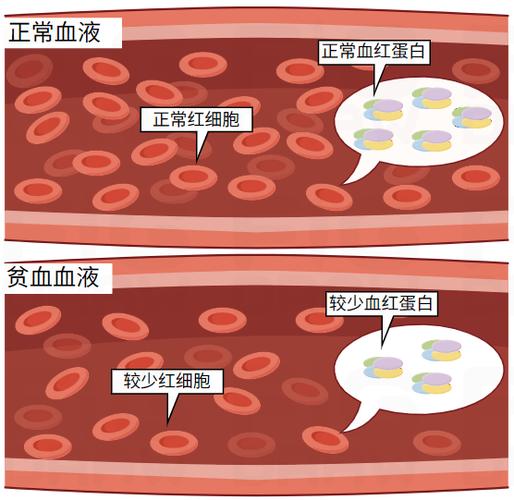
对孕妇的危害:
- 加重疲劳和虚弱感: 这是最常见的症状,影响孕妇的日常生活和工作。
- 增加妊娠并发症风险: 如妊娠期高血压疾病、心脏病风险增加。
- 降低免疫力: 容易发生感染。
- 增加产后出血风险: 贫血导致子宫肌肉收缩乏力,产后出血时对失血的耐受性差,恢复慢。
- 影响产后恢复: 容易出现产后抑郁、身体恢复缓慢。
对胎儿的危害:
- 胎儿宫内缺氧: 贫血导致携氧能力下降,可能造成胎儿窘迫。
- 影响生长发育: 可能导致胎儿生长受限、早产、出生体重偏低。
- 影响神经系统发育: 尤其在孕早期严重缺铁,可能对胎儿远期的认知和智力发育产生不可逆的影响。
- 新生儿贫血: 出生后,新生儿体内铁储备不足,也容易发生贫血。
第四部分:孕期贫血的预防与治疗
预防(重中之重)
预防应从备孕期就开始,贯穿整个孕期。
-
饮食调整(食补):
- 增加富含铁的食物摄入:
- 红肉: 牛肉、羊肉、猪肉是“血红素铁”的最佳来源,吸收率高。
- 动物肝脏和血制品: 如猪肝、鸭血,铁含量极高,但肝脏一周吃1-2次即可,不宜过多,以防维生素A过量。
- 禽类和鱼类: 鸡肉、鱼肉也是不错的铁来源。
- 促进非血红素铁的吸收:
- 搭配维生素C: 同时摄入富含维生素C的食物,如橙子、柚子、猕猴桃、西红柿、青椒、西兰花等,可以大大提高植物性食物(如菠菜、豆类、全谷物)中铁的吸收率。
- 避免抑制吸收的因素: 茶和咖啡中的鞣酸、奶制品中的钙、全谷物和豆类中的植酸会干扰铁的吸收,建议在吃补铁餐或服用铁剂时,避免同时摄入这些食物,最好间隔1-2小时。
- 增加富含铁的食物摄入:
-
补充铁剂(遵医嘱):
- 对于高危人群(如孕前月经量多、素食者、怀有双胞胎、既往有贫血史等),医生通常建议从孕中期(第4个月)开始常规补充小剂量铁剂(如30-60mg元素铁/天)。
- 不要自行盲目大剂量补充,过量补铁可能导致便秘、恶心,甚至铁中毒。
治疗
如果产检发现贫血,应在医生指导下进行治疗。
- 明确诊断: 首先要明确贫血类型,绝大多数是缺铁性贫血。
- 口服铁剂: 这是治疗缺铁性贫血的主要方法,医生会根据贫血程度选择合适的铁剂(如硫酸亚铁、多糖铁复合物等)。
- 服用技巧:
- 随餐服用: 可以减轻胃肠道刺激(如便秘、恶心)。
- 搭配维C: 用橙汁送服,或同时服用维生素C片,促进吸收。
- 避免与钙剂同服: 钙会与铁竞争吸收,最好间隔2小时以上。
- 服用技巧:
- 调整饮食: 在治疗期间,饮食上也要继续坚持“多补铁、促吸收”的原则。
- 监测和随访: 遵医嘱定期复查血常规,观察治疗效果,通常血红蛋白水平在补充铁剂2-3周后开始上升,1-2个月左右恢复正常,但铁剂需继续服用3-6个月以补足体内储存铁。
孕期血红蛋白和红细胞的生理性下降是正常的,但我们要警惕在此基础上发生的病理性贫血,尤其是缺铁性贫血,通过均衡饮食和必要时补充铁剂,可以有效预防和治疗孕期贫血,为宝宝的健康成长和自身的顺利分娩打下坚实的基础。请务必将孕期产检交给专业的医生,有任何疑虑及时沟通。
标签: 孕期血红蛋白对胎儿发育影响 孕期红细胞变化与胎儿健康 孕期贫血胎儿发育风险