下面我将用通俗易懂的方式,详细解释新生儿黄疸是怎么引起的。

一句话概括
新生儿黄疸的根本原因是宝宝体内产生胆红素的量,超过了处理和排泄胆红素的能力,导致胆红素在血液中积聚,从而使宝宝的皮肤和眼白变黄。
为了更好地理解,我们需要先了解两个关键角色:胆红素和肝脏。
关键角色解析
-
胆红素是什么?
- 它是红细胞衰老和分解后产生的一种黄色废物,我们体内的红细胞寿命约为120天,衰老后会分解,释放出血红蛋白,再转化为胆红素。
-
肝脏的作用是什么?
 (图片来源网络,侵删)
(图片来源网络,侵删)- 肝脏是人体的“化工厂”和“排毒中心”,它的一个重要任务就是处理血液中的胆红素。
- 第一步:处理,肝脏会将间接胆红素(脂溶性,有毒,不能通过肾脏排出)转化为直接胆红素(水溶性,无毒,可以通过尿液排出)。
- 第二步:排泄,肝脏将处理好的直接胆红素通过胆道系统排入肠道,最终随大便排出体外。
新生儿黄疸的三大主要原因
了解了以上两个角色,我们就能明白为什么新生儿特别容易发生黄疸了,主要有以下三个原因,它们常常同时存在,共同作用:
胆红素产生过多(“原料”太多)
这是新生儿黄疸最主要的原因,相比于成人,新生儿有以下特点:
- 红细胞数量多、寿命短:胎儿在子宫内处于相对缺氧的环境,身体会制造更多的红细胞来携带氧气,出生后,宝宝吸入充足的氧气,多余的红细胞就会在短时间内大量被破坏分解,产生大量的胆红素。
- 胎儿血红蛋白占比高:胎儿血红蛋白与氧气的结合力更强,但寿命更短,分解后也会产生大量胆红素。
宝宝出生后就像一个“拆迁队”,正在大规模地拆除旧的红细胞,产生了堆积如山的“建筑垃圾”(胆红素)。
肝脏功能不成熟(“处理厂”能力不足)
新生儿的肝脏功能尚不完善,处理胆红素的“工厂”还在试运营阶段。

- 处理能力弱:肝脏处理胆红素的酶系统(如尿苷二磷酸葡萄糖醛酸转移酶,UGT)活性较低,无法及时将大量的间接胆红素转化为直接胆红素。
- 排泄能力差:处理后的胆红素通过胆道排入肠道,但新生儿的胆汁流动较慢,排泄效率也不高。
这就好比,“拆迁队”每天产生100吨垃圾,但“处理厂”一天只能处理50吨,垃圾越积越多。
肠肝循环增加(“垃圾”回收太多)
这是新生儿一个非常独特的特点,会加重黄疸。
- 肠道菌群缺乏:刚出生的宝宝,肠道内还没有建立正常的菌群,无法帮助分解和排泄胆红素。
- β-葡萄糖醛酸苷酶的作用:宝宝肠道内有一种酶,它会将已经排入肠道的直接胆红素重新“变回”间接胆红素,然后被肠道重新吸收回血液中。
这就形成了一个“恶性循环”:肝脏好不容易处理掉一点胆红素排到肠道,结果又被肠道“回收”了,血液中的胆红素水平再次升高。
特殊类型的病理性黄疸
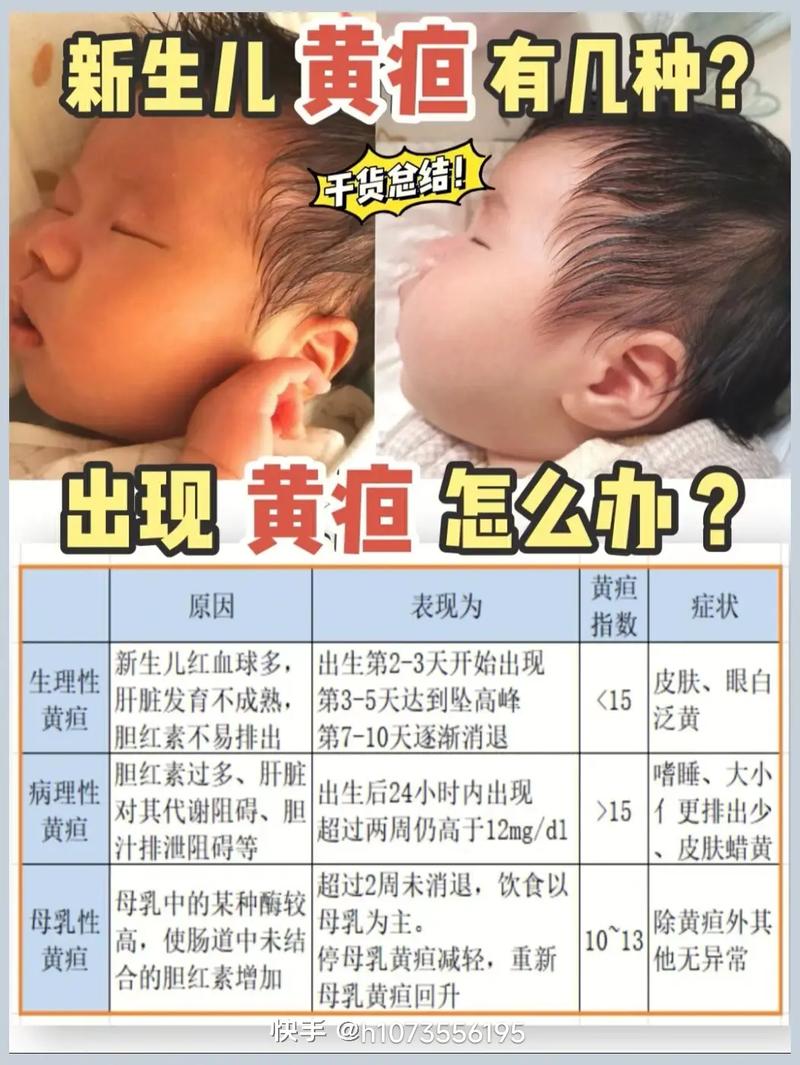
除了上述生理性的原因,还有一些疾病也会导致黄疸,称为“病理性黄疸”,需要引起高度重视,它们通常具有出现早、程度重、持续时间长等特点。
- 溶血性黄疸:最常见的是ABO血型不合(如妈妈是O型血,宝宝是A型或B型血)或Rh血型不合,妈妈的抗体通过胎盘进入宝宝体内,破坏宝宝的红细胞,导致胆红素产生急剧增多,黄疸非常严重。
- 感染因素:如败血症、尿路感染等,会抑制肝脏功能,并可能增加红细胞的破坏。
- 代谢和遗传性疾病:如G6PD缺乏症(蚕豆病),宝宝在接触某些药物或食物后,红细胞会大量被破坏,引发严重黄疸。
- 肝脏或胆道疾病:如胆道闭锁,肝脏处理后的胆红素无法排入肠道,导致黄疸,同时大便会变成灰白色(陶土样大便)。
- 母乳性黄疸:这是一种特殊的情况,通常在出生后一周左右出现,黄疸程度可能较重,但宝宝一般情况良好,体重增长正常,停止母乳喂养48-72小时后黄疸会明显下降,恢复母乳喂养后黄疸可能再次出现,但通常不会达到之前的水平,其确切机制尚不完全明确,可能与母乳中的某些成分有关。
| 原因分类 | 具体表现 | 形象比喻 |
|---|---|---|
| 生理性黄疸 | 最常见,与新生儿自身特点有关 | “拆迁队”产垃圾太快 + “处理厂”能力不足 + “垃圾”被回收 |
| 病理性黄疸 | 由特定疾病引起,需及时治疗 | “拆迁队”被派去拆炸弹(溶血),或“处理厂”本身有故障(肝脏疾病) |
最重要的一点:无论是生理性还是病理性黄疸,都需要医生进行专业评估,如果发现宝宝黄疸出现得过早(出生24小时内)、程度过重(全身皮肤包括手脚心都黄)、持续时间过长(超过2-3周)或伴有精神萎靡、吃奶差、大便颜色异常等情况,一定要及时就医,以免发生胆红素脑病等严重并发症。
标签: 新生儿黄疸原因有哪些 为什么宝宝会得黄疸 哪些宝宝容易得黄疸